L'embolia gassosa può verificarsi durante tutte le procedure chirurgiche in cui il sito operatorio è posto sopra l'atrio destro di 5 cm o più in alto. L'incidenza riportata è di circa il 35% nelle craniotomie in posizione seduta (sono state riportate recentemente percentuali prossime al 100%). L'embolia gassosa può anche presentarsi durante interventi chirurgici alla testa e al collo (per es. dissezioni del collo), parto per via vaginale e taglio cesareo, e procedure strumentali spinali. E' stata anche riportata durante trapianto di fegato.
Poichè la probabilità di embolia gassosa è vicina al 100% durante le craniotomie in posizione seduta, è essenziale attuare un monitoraggio per l'embolia gassosa durante queste procedure.
Il doppler a ultrasuoni è il più sensibile monitoraggio non invasivo ed è usato comunemente. Si utilizzano onde sonore di frequenza ultraalta (di solito tra 2 e 3 megahertz) per misurare la velocità del flusso ematico e le modificazioni della densità del sangue. Questo dato è convertito in un caratteristico suono
Il monitoraggio doppler è vantaggioso perchè diagnostica l'aria prima che essa entri nella circolazione polmonare. Il suono caratteristico dell'embolia venosa è prontamente identificabile anche quando l'anestesista è impegnatoa in altre imcombenza di sala operatoria. [Suono]
Il doppler a ultrasuoni, tuttavia, non è quantitativo e può essere difficile da posizionare in alcuni pazienti, specialmente in quelli con deformità della parete toracica o che sono obesi. Il doppler è eccessivamente sensibile e non fa differenza tra un'embolia gassosa massiva e un'embolia fisiologicamente insignificante. Il mannitolo cristallizzato può mimare l'aria intravascolare. Il doppler non funziona durante l'uso dell'elettrobisturi a causa dell'interferenza della radio frequenza e quindi durante questo tempo non può diagnosticare emboli d'aria.
L'ecocardiografia transesofagea è più sensibile del doppler a ultrasuoni ed è anche più invasiva e tecnicamente più difficile da eseguire e da interpretare. Essa tuttavia permette la determinazione dell'aria aspirata. L'ecocardio transesofagea permette anche di dimostrare il passaggio di aria attraverso un forame ovale pervio nell'atrio sinistro e nella circolazione sistemica.

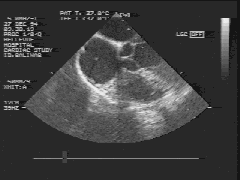
Immagine delle quattro camere. L'atrio destro si trova all'angolo superiore sinistro della figura. Il catetere venoso centrale è visualizzato come un piccolo punto al centro dell'atrio.
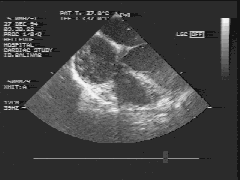
Altra immagine delle quattro camere registrata durante dissezione di un tumore vascolare. Le bolle d'aria sono visualizzate con un aspetto a "tempesta di neve" nell'atrio destro. Da notare che l'aria non passa nell'atrio sinistrto. (L'atrio sinistro è sopra e a destra dell'atrio destro).
Il cateterismo arterioso polmonare è il monitoraggio successiovo più sensibile. L'entrata dell'aria nella circolazione polmonare causa un'ostruzione polmonare e una vasocostrizione riflessa dovuta a ipossiemia polmonare. Il catetere arterioso polmonare è facile da piazzare in mani esperte, ma è invasivo. Gli svantaggi sono che: per il suo piccolo lume rende difficile l'aspirazione dell'aria, il posizionamento per l'aspirazione dell'aria può non permettere la misura della PCWP, e gli aumenti della pressione polmonare non sono specifici per embolia gassosa.
La spettrometria per l'end-tidal di azoto è sensibile come il catetere arterioso polmonare. E' altamente specifica per l'aria, ma non è estesamente utilizzabile. La concentrazione dell'azoto espirato è di solito minore del 2% ed è sotto la soglia di alcuni spettrometri di massa in commercio.
L'End-tidal CO2 è comunemente usato, estesamente utilizzabile e sensibile. Tuttavia non è sensibile per l'embolia gassosa. L'iperventilazione, la bassa gittata cardiaca, altri tipi di emboli e la COPD possono anche ridurre l' ETCO2.
Il monitoraggio meno sensibile è lo stetoscopio precordiale o esofageo. Un murmure a "ruota di mulino" indica un'embolia gassosa massiva: quando viene apprezzato questo tipo di murmure il collasso cardiovascolare è imminente.
In pazienti a rischio per embolia gassosa dovrebbe essere utilizzato un catetere venoso centrale a orifici multipli. Il sito ottimale per la punta del catetere è alla giunzione vena cava superiore-atrio destro. Se si verifica un embolo, l'aria può essere aspirata attraverso il catetere prima che arrivi nel circolo polmonare.
L'embolia gassosa produce diversi effetti. L'occlusione del microcircolo polmonare provoca un aumento dello spazio morto. Può verificarsi broncocostrizione a causa del rilascio di mediatori endoteliali, prodotti del complemento e citochine. Un grosso bolo a rapida entrara di aria può riempire l'atrio destro e causare un ingorgo d'aria che porta all'ostruzione del tratto di afflusso al ventricolo destro con riduzione del ritorno venoso e riduzione della gittata cardiaca. Ne conseguono presto ischemia miocardica e cerebrale.
La morbilità e la mortalità da embolia gassosa sono direttamente correlate alla grandezza dell'embolo e alla sua velocità di entrata in circolo. Dosi di aria di 50ml (1 ml/kg) provocano ipotensione e aritmie. 300 ml di aria entrati rapidamente in circolo possono essere letali. La broncocostrizione provoca un aumento delle pressioni delle vie aeree e dispnea. Altre manifestazioni dell'embolia gassosa comprendono: ipossiemia, ipercapnia e riduzione del ETCO2 (dovuta all'aumento dello spazio morto funzionale). Ipotensione, aritmie e collasso cardiovascolare si verificano se l'embolia d'aria continua.
Il trattamento dell'embolia gassosa è fondamentalmente di supporto. Informare subito il chirurgo della diagnosi. Il N2O diffonde dentro le bolle d'aria più velocemente di quanto l'azoto ne esca e perciò aumenta la grandezza delle bolle. Se si usa N2O, interromperne l'erogazione appena si verifica embolia d'aria. Aumentare la FiO2 a 1.0. Il chirurgo dovrebbe allagare il campo chirurgico con liquidi intanto che i vasi aperti vengono coagulati o le superfici osse esposte vengano trattate con cera. Se una quantità significativa di aria è entrata in circolo, bisogna manualmente occludere le vene giugulari. Questa manovra serve a prevenire ulteriore entrata d'aria mentre il chirurgo provvede a eseguire l'emostasi. Supportare la pressione sistemica con fluidi e vasopressori.
Se possibile, il sito operatorio dovrebbe essere posizionato sotto il livello del cuore. Questo può essere realizzato portando il tavolo operatorio in posizione di Trendelenburg, accorgimento che aumenta la pressione venosa centrale a livello del sito operatorio e riduce l'entrata di aria. Se un grosso volume di aria è entraro e le condizioni chirurgico lo permettono (per esempio la testa del paziente non è fissata in una posizione obbligata), posizionare il paziente in decubito laterale sinistro che aiuterà a tenere l'aria nell'atrio destro prevenendone il passaggio nel ventricolo. Aspirare dal catetere in atrio destro fino a che non viene più aria.
Se l'embolia gassosa è trattata prontamente e l' ETCO2 e le pressioni arteriose polmonari ritornano alla norma, il N2O può essere cautamente riutilizzato sotto monitoraggio doppler, della ETCO2 e delle pressioni arteriose polmonari.
La strategia di prevenzione che l'elevazione della testa sia realizzata solo se grandemente necessaria per un'esposizione adeguata del sito chirurgico. Idratare il paziente per aumentare la CVP, che riduce il rischio di embolia, e per aumentare la LAP, che minimizza il rischio di embolia paradossa al versante sinistro del circolo. I chirurghi dovrebbero essere meticolosi nella coagulazione e legatura dei vasi e nell'applicazione della cera ossea.
L'uso della PEEP durante l'intervento è controverso. Sebbene modesti livelli di PEEP (5 - 10 cm H20) possono ridurre il rischio di entrata d'aria, improvvise perdite di PEEP (che possono accadere a causa di una disconnessione del tubo endotracheale dal circuito di anestesia) con entrata d'aria nel cuore destro possono provocare un'embolia gassosa paradossa.