_______________________________________________________
Nursing della Ventilazione Meccanica Non
Invasiva (N.I.M.V.)
_______________________________________________________
Mannino Castrenze,
I.P., U.T.I.R. Ospedale Buccheri la Ferla FBF, Palermo
Linsufficienza respiratoria (I.R.) è una condizione clinica ad eziologia varia
caratterizzata dalla compromissione dei fattori fisiologici della respirazione
con conseguente alterazione degli scambi gassosi e quindi dei valori
emogasanalitici (PO2-CO2-PH).
Linsufficienza respiratoria
riconosce:
cause intriseche: diminuzione del tono dei muscoli respiratori,
diminuzione dellelasticità del tessuto polmonare, malattie acute e croniche
dellapparato respiratorio.
cause estrinseche: malattie neurologiche, traumi toraco-addomonali,
malattie cardiovascolari.
Linsufficienza respiratoria richiede limpiego della ventilazione
meccanica invasiva (V.M.I.), e nei casi che lo permettono lutilizzo della
ventilazione meccanica non invasiva (N.I.M.V.).
LA VENTILAZIONE MECCANICA:
è la più semplice modalità di ventilazione e consiste nellinsufflare un volume corrente nelle vie aeree di un soggetto. Con tale modalità di ventilazione, il paziente non partecipa attivamente alla sua ventilazione, essendo i parametri del ciclo respiratorio determinati e fissi: frequenza respiratoria, volume corrente, rapporto inspirazione/espirazione (I/E) e frazione inspiratoria in ossigeno (FiO2) della miscela insufflata.
La ventilazione controllata permette di supplire le due principali funzioni del sistema respiratorio: eliminazione della CO2 ed ossigenazione.
Linsufflazione di un volume corrente assicura la ventilazione alveolare e può sopperire ad una insufficienza della pompa ventilatoria, secondaria ad una depressione ventilatoria centrale o ad una defaillance dei muscoli respiratori (patologia muscolare, fatica).
Daltra parte laumento delle pressioni nelle vie aeree e laumento della FiO2 sono utilizzate per migliorare lossigenazione.
Ma bisogna tenere presente che
la ventilazione meccanica determina ripercussioni respiratorie ed emodinamiche
che sono sicuramente maggiori con le tecniche invasive mentre risultano molto
più modeste con le tecniche non invasive. Infatti
la ventilazione controllata determina un incremento di pressione nelle vie aeree che si trasmette allo spazio intratoracico, provocando implicazioni respiratorie ed emodinamiche tanto più marcate quanto più le pressioni nelle vie aeree sono elevate o mantenute tali per un tempo prolungato.
RIPERCUSSIONI RESPIRATORIE: La ventilazione a pressione positiva modifica la distribuzione intrapolmonare della ventilazione e del flusso ematico intrapolmonare. Aumentando la pressione polmonare nelle vie aeree, utilizzando una pressione positiva di fine espirazione (PEEP), è usuale osservare una riduzione dello shunt intrapolmonare e delleffetto shunt a causa di una ripartizione più omogenea della ventilazione e della perfusione polmonare. Di contro, oltre certi livelli di PEEP, generalmente vicini a 10 cm di H2O, si verifica un incremento delle zone ad alto rapporto ventilazione perfusione (V/Q), o zone di spazio morto, che devono essere compensate da un aumento della ventilazione minuto.
Il secondo tipo di ripercussione della ventilazione meccanica è il barotrauma. Questo è responsabile degli incidenti da rottura alveolare che causano pneumotorace talvolta severo. Tali incidenti sono tanto più frequenti quanto più le pressioni di insufflazione sono elevate, o la PEEP è elevata.
In uno studio effettuato su 590 pazienti ventilati con PEEP elevate (da 10 a 65 cm di H2O) è stata riportata unincidenza di pneumotorace del 10%. Utilizzando valori di PEEP necessari per ridurre lo shunt al 10-25%, altri autori hanno registrato unincidenza di pneumotorace del 20%.
Oltre al pericolo di rottura alveolare e pneumotorace, recenti lavori hanno focalizzato lattenzione sulle conseguenze parenchimali della ventilazione meccanica ad elevate pressioni di insufflazione, in pazienti con patologia polmonare eterogenea. In uno studio sperimentale Kolobow e Coll. hanno dimostrato che montoni sottoposti a ventilazione meccanica con picco di pressione di insufflazione di 50 cm di H20 sviluppano insufficienza respiratoria acuta entro 2-35 ore. Tali autori ipotizzano che linsorgenza dellinsufficienza respiratoria acuta sia dovuta ad una sovradistensione degli alveoli oltre il loro massimo volume, con distruzione delle pareti alveolari. In un altro studio, Reyfuss et Coll. hanno assistito nei topi ad un edema polmonare dopo 5 minuti di ventilazione meccanica con picco di pressione di insufflazione di 45 cm di H2O.
Se tali dati sperimentali vengono estrapolati alluomo si comprende come può influire negativamente la ventilazione meccanica a pressione positiva nelle patologie polmonari eterogenee, come le pneumopatie a focolai o la sindrome da distress respiratorio delladulto (ARDS).
In tali circostanze le elevate pressioni di insufflazione potrebbero avere un effetto nefasto sulle zone di parenchima polmonare ancora sane.
E interessante notare, che tutte le nuove modalità di ventilazione attualmente proposte hanno in comune lutilizzazione di pressioni di insufflazione più basse.
RIPERCUSSIONI EMODINAMICHE: Laumento della presksione endotoracica provoca a sua volta ripercussioni sullemodinamica generale e sui circoli distrettuali.
La ventilazione a pressione positiva determina una caduta della gittata cardiaca per riduzione del volume di eiezione sistolico. I principali fattori in causa sono una riduzione del ritorno venoso, secondario allaumento della pressione endotoracica, e laumento del post-carico ventricolare destro. A forti pressioni di fine espirazione altri fattori possono aggiungersi, come lostacolo allespansione del ventricolo sinistro. Questa caduta della portata cardiaca è causa di modificazioni importanti nei diversi circoli periferici. Alcuni studi hanno mostrato che a partire da una PEEP di 15 cm di H2O si aveva una riduzione del flusso coronario. Allo stesso modo, sulla circolazione cerebrale, è stato dimostrato che la PEEP, modifica il circolo cerebrale attraverso la riduzione della pressione arteriosa e lostacolo allo scarico venoso cefalico. Payen et Coll. Hanno messo in evidenza in soggetti normali, una riduzione del flusso della carotide comune a partire da una PEEP di 15 cm di H20.
A causa di ciò, le nuove modalità di ventilazione meccanica hanno lobiettivo di mantenere una determinata ventilazione alveolare, utilizzando quando possibile bassi valori di pressioni nelle vie aeree. Tale obiettivo è raggiunto sia utilizzando parzialmente la ventilazione spontanea del soggetto, che mantiene valori di pressione inferiori alla pressione di fine espirazione, sia riducendo i picchi di insufflazione, adoperando una ventilazione a volumi ridotti ed ad alta frequenza.
Se numerose modalità di ventilazione sono venute a completare ed arricchire il quadro della ventilazione meccanica, la ventilazione controllata riveste ancora un ruolo fondamentale. Infatti, resta ancora la ventilazione di scelta quando si verifica una depressione dei centri respiratori, che rende impossibile ogni attività ventilatoria spontanea. Questa situazione concerne segnatamente la ventilazione perianestetica e postanestetica,
finché persiste una depressione ventilatoria grave.
La seconda situazione per la quale la ventilazione controllata resta una modalità di scelta si verifica in condizioni cliniche in cui lassenza della ventilazione spontanea è auspicabile, sia per limitare il massimo consumo di O2 a livello dei muscoli respiratori, sia perché la ventilazione spontanea produce un grave disadattamento del soggetto dal ventilatore. Questi problemi sono abitualmente osservati nella fase acuta delle insufficienze respiratorie e nei soggetti in stato di shock.
La N.I.M.V. garantisce un supporto ventilatorio meccanico a pressione positiva
che si avvale di diverse strategie ventilatorie; richiede uninterfaccia
ventilatore-paziente costituita da vari tipi di maschere; viene per lo più
praticata a pazienti con I.R. acuta o cronica riacutizzata (BPCO) e se
correttamente applicata riduce la possibilità di intubazione endotracheale,
tracheostomia e facilita lo svezzamento (weaning) dalla ventilazione meccanica
invasiva.
La N.I.M.V. nella fase acuta dellinsufficienza respiratoria e nelle
riacutizzazioni trova largo impiego oltre che nelle U.T.I.R., nei reparti di
terapia semi-intensiva o intermedia pneumologica.
Nei pazienti respiratori cronici le prospettive terapeutiche sono orientate
sempre di più verso la N.I.M.V. domiciliare, dopo unaccurata istruzione sulle
modalità di ventilazione, sulla gestione del materiale, sugli effetti
collaterali; è fornita dal personale sanitario (Medici e Infermieri) al paziente
e ai familiari dello stesso.
La componente essenziale per una buona riuscita della N.I.M.V. è sicuramente il
grado di collaborazione del paziente che oltre a rendere efficace la
ventilazione e quindi a svezzare quanto prima il paziente dal ventilatore ci
orienta sul tipo di accesso (maschera) da utilizzare.
In questo tipo di pazienti si evidenzia frequentemente una spiccata riduzione
del grado di collaborazione dovuta essenzialmente allo squilibrio dei valori dei
gas nel sangue, legato alla malattia stessa; in questo caso il Nursing diviene
più complesso in quanto lInfermiere Professionale deve stare a stretto contatto
con il paziente per garantire lefficacia della ventilazione.
VENTILATORI PER LA NIMV
VOLUMETRICO
|
 |
Appartengono a
questa categoria ventilatore dotati di elevata forza motrice (meccanica ed
elettrica) che consentono di erogare (a pressione positiva) un volume
di aria/ossigeno, sotto forma di volume corrente ad una frequenza
prestabilita dall'operatore, indipendentemente dalle caratteristiche
dellapparato respiratorio del paziente.
Il principale svantaggio è quello di maggiore rischio di barotraumi |
PRESSUMETRICO
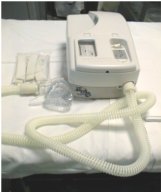 |
Ventilatore
meccanico a pressione positiva. In grado di erogare una pressione in genere
non superiore a 25-30 cm di H2O. Il volume erogato da questo tipo di
ventilatore dipende pertanto dalle caratteristiche dellapparato
respiratorio del paziente; ad esempio il volume corrente sarà minore in
pazienti con broncospasmo o marcata rigidità polmonare.
Lo svantaggio di questo ventilatore e quello di non garantire un volume
corrente costante. Il vantaggio invece a differenza del volumetrico e quello
di ridurre al minimo il rischio di barotrauma.
|
MODALITA DI VENTILAZIONE PIU COMUNI NELLA N.I.M.V.
-Ventilazione controllata: (T=timed)
il lavoro respiratorio è svolto totalmente dal ventilatore.
-Ventilazione assistita: (S=spontaneous)
in questo tipo di ventilazione il paziente interagisce con il ventilatore
mediante attivazione del trigger, ovvero limpulso inspiratorio del paziente dà
inizio alla ventilazione riducendo al minimo il lavoro respiratorio.
-Ventilazione assistita controllata: (S/T=spontaneous/timed)
come nella ventilazione assistita il ciclo ventilatorio inizia con lattivazione
del trigger, ma viene impostata una frequenza respiratoria minima di sicurezza
che garantisce unadeguata ventilazione in assenza di sforzo inspiratorio del
paziente.
ASSEMBLAGGIO DEI CIRCUITI PER LA NIMV
1. Mono-Tubo
1 tubo corrugato, predisposizione per la connessione allO2, filtro
antibatterico (umidificatore), raccordo adatto per la maschera che si vuole
utilizzare, valvola di espirazione.
2. A 2 Tubi (questi ventilatori si compongono di 1 inspiratoria e di 1 via
espiratoria)
2 tubi corrugati, raccordo a Y per unire le due estremità distali dei tubi,
raccordo adatto alla maschera che si utilizza, filtro antibatterico
(umidificatore), predisposizione connessione O2 (se non compresa nel
ventilatore).
MASCHERE PER LA NIMV
Maschera Nasale
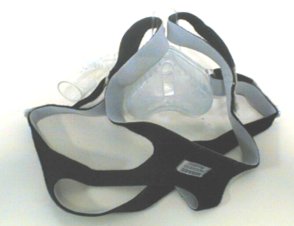 |
Indicata per i
pazienti più collaboranti.
Si compone di:
-parte rigida che si raccorda al ventilatore; in alcuni
tipi di maschera sono presenti i buchi per lespirazione.
-parte morbida in silicone a contatto con la cute.
-fascia per il fissaggio. |
Maschera facciale
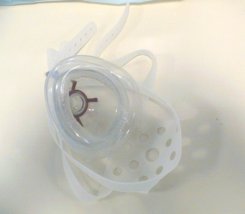 |
per pazienti meno
collaboranti.
Si compone di:
-ghiera per il fissaggio della cinghia
-parte rigida con raccordo (15 mm) per il collegamento
al ventilatore
-parte pneumatica in silicone a contatto con la cute
-fascia per il fissaggio |
Casco o Scafandro
 |
in genere più
tollerato dai pazienti (riduzione dei decubiti)
può provocare claustrofobia
Si compone di:
1. materiale morbido
2. due connettori per la ventilazione, adatto
per entrambi i circuiti (mono e bitubo)
3. 2 fori aggiuntivi per connettere O2 e per la fuoriuscita del SNG |
Maschera total-face
 |
meno tollerata
dai pazienti può provocare claustrofobia
Si compone di:
-materiale rigido
-parte in silicone a contatto con la cute
-raccordo per la ventilazione con valvola espiratoria
-connettore per O2
-fascia di fissaggio |
OBIETTIVI DEL NURSING NELLA NIMV
1. Valutazione degli effetti collaterali:
- Evitare linsorgenza di lesioni da decubito nei punti di contatto di maschere
e cinghie, alternando il tipo di maschera.
- variare di tanto in tanto la pressione della camera pneumatica (maschera
facciale).
- utilizzare spessori morbidi nei punti di maggiore attrito.
- Evitare la distensione gastrica e addominale; inserire un SNG se è necessario,
se è già posizionato aprirlo allaria. Inserire sonda rettale se necessario.
- controllare tempestivamente episodi di vomito.
- aspirare eventuali secrezioni prima di iniziare il trattamento.
- Prevenire e trattare la congiuntivite dovuta alle perdite di aria della
maschera;
2. Garantire lefficacia della ventilazione:
-
controllo di eventuali perdite di aria nei punti di aderenza della maschera e di
connessione
del circuito.
-
istruire il paziente al tipo di ventilazione.
-
riposizionare le cinghie se necessario.
-
controllo periodico dei parametri impostati nel ventilatore.
-
controllo periodico di Ossimetria pulsatile, parametri emodinamici ed
emogas-analitici.
-
garantire una efficace via espiratoria nei circuiti che lo prevedono.
3. Garantire lumidificazione del circuito:
-
mettere lH2O nellumidificatore dellO2.
-
accettarsi della presenza del filtro antibatterico.
4. Supporto psicologico:
elemento molto importante dellassistenza infermieristica, per fare meglio
accettare al paziente
la ventilazione meccanica non invasiva.
Informazioni sulla rivista
ESIA-Italia
EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY and CRITICAL CARE MEDICINE - Italia
costituisce la parte Italiana della versione Americana, pubblicata su Internet
da Keith J Ruskin, Professore di Anestesia alla Università di Yale. I lavori
saranno accettati sia in lingua Italiana che Inglese. In quelli di lingua
Italiana un corposo riassunto in Inglese verrà preparato dalla redazione,
qualora l'autore non fosse in grado di fornirlo. A cura della redazione sarà
inoltre la traduzione in Italiano dei manoscritti inviati in lingua Inglese. La
rivista sarà inviata gratuitamente a tutti quelli che ne faranno richiesta,
inviando il seguente messaggio "Desidero ricevere ESIA versione
italiana" indirizzato a LANZA@UNIPA.IT
La rivista pubblica rewiews e lavori originali
compiuti nei campi dell'anestesia e della medicina critica. I lavori originali
riguardano ricerche cliniche, di laboratorio e la presentazione di casi clinici.
Le reviews includono argomenti per l'Educazione Medica Continua (EMC), articoli
di revisione generale o riguardanti le attrezzature tecniche. ESIA pubblica le
lettere all'Editore contenenti commenti su articoli precedentemente publicati ed
anche brevi comunicazioni. La guida per gli autori può essere consultata
collegandosi al sito ANESTIT all'indirizzo: http://anestit.unipa.it/
utilizzando la sezione riservata ad ESIA-Italia; oppure
può essere richiesta inviando un messaggio a lanza@unipa.it
EDUCATIONAL SYNOPSES IN ANESTHESIOLOGY and
CRITICAL CARE MEDICINE Sezione Italiana
Il numero della rivista è anche ottenibile
attraverso World-WideWeb WWW: l'URL per questo numero di ESIA è:
http://anestit.unipa.it/esiait/esit200311.txt
Il nome della rivista è esitaaaamm, dove aaaa è l'anno
ed mm il mese (per esempio questo numero è esit200310.txt)
LA REDAZIONE DI ESIA ITALIA
DIRETTORE: Vincenzo LANZA
Primario del Servizio d'Anestesia e Rianimazione Ospedale Buccheri La Ferla
Fatebenefratelli Palermo LANZA@UNIPA.IT
Terapia Intensiva
Antonio Braschi
Primario del Servizio d'Anestesia e Rianimazione 1 - Policlinico S. Matteo -
IRCCS Pavia
Anestesia Cardiovascolare
Riccardo Campodonico
Responsabile dell'Unità di Terapia Intensiva Cardiochirurgica - Azienda
Ospedaliera di Parma ricrob@mbox.vol.it
Anestesia e malattie
epatiche
Andrea De Gasperi
Gruppo trapianti epatici / CCM - Ospedale Niguarda - Milano
Medicina critica e
dell'emergenza
Antonio Gullo
Professore di Terapia Intensiva - Direttore del Dipartimento di Anestesia e
Terapia Intensiva -Università di Trieste
Anestesia ed informatica
Vincenzo Lanza
Primario del Servizio d'Anestesia e Rianimazione - Ospedale Buccheri La
Ferla Fatebenefratelli - Palermo
Tossicologia
Carlo Locatelli
Direttore del Centro di Informazione Tossicologica Centro antiveleni di
Pavia - Fondazione Scientifica "Salvatore Maugeri Clinica del Lavoro e
della Riabilitazione"- Pavia
Terapia Antalgica e Cure
Palliative
Sebastiano Mercadante
Responsabile dell' Unità d'Anestesia e di Terapia del Dolore e Cure
Palliative - Dipartimento Oncologico La Maddalena - Palermo terapiadeldolore@la-maddalena.it





